|
ریتمهای قلبی آموزش تفسیر الکتروکاردیوگرام به زبان ساده |
|
ریتمهای بطنی
تا کنون در مورد ریتمهای فوق بطنی بحث شد. ریتمهایی که از بطنها منشاء میگیرند در مقایسه با ریتمهای فوق بطنی به مراتب خطرناکتر هستند و مداخلات قاطعانهای را نیاز دارند. خوشبختانه با وجود خطرناکتر بودن این ریتمها، تشخیص آنها در اکثر موارد سادهتر از ریتمهای فوق بطنی است.
همانطور که گفته شد، سلولهای بطنی توانایی تولید ایمپالسهای الکتریکی را با سرعت ذاتی حدود 40-20 ضربان در دقیقه دارا هستند. شکل امواجی که از بطنها منشاء میگیرند، با امواج QRS طبیعی تفاوتهای چشمگیری دارند: ایمپالسهای شکل گرفته در بطنها جون سلولهای بطنی را از مسیر غیر طبیعی و سلول به سلول دپولاریزه میکنند، کمپلکس QRS شکل پهن و غیر طبیعی پیدا میکند. چون دهلیزها از پایین به بالا دپولاریزه میشوند، امواج P –در صورت دیده شدن- وارونه و بعد از امواج QRS دیده میشود (retrograde P wave). این تفاوتها را در شکل زیر میبینید:
در این بخش، 6 ریتم زیر معرفی میشوند:
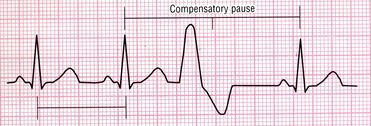
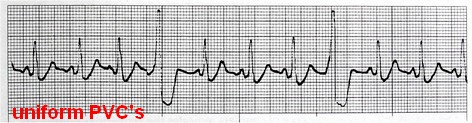
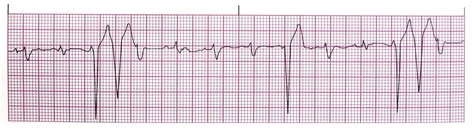
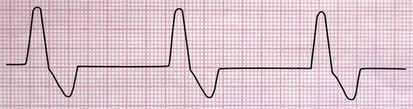
1- ضربان زودرس بطنی (Premature Ventricular Complex/ PVC/ Ventricular Extrasystole) در این بینظمی یک کانون نابجا در بطنها قبل از اینکه گره سینوسی فرصت صدور ایمپالس بعدی را پیدا کند، یک ایمپالس صادر میکند که سبب دپولاریزه شدن کل ماهیچه قلب میشود.
خصوصیات الکتروکاردیوگرام
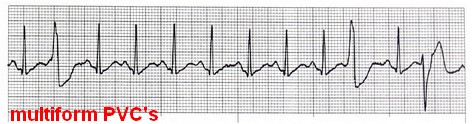
انواع خاص PVC multiform PVC: گاهی در یک نوار ریتم، PVCهایی با اشکال متفاوت دیده میشود.
Interpolated PVC: اگر بعد از PVC مکث جبرانی دیده نشود، PVC را به این نام میخوانند.
R on T PVC: اگر PVC دقیقاً بر روی موج T کمپلکس قبل زده شود، به این نام نامیده میشود. این پدیده خطرناک بوده و میتواند سبب تبدیل این بینظمی به ریتمهای خطرناکتر بطنی گردد.
Couplet PVC: اگر دو PVC پشت سر هم زده شود این نامگذاری انجام میشود.
Bigeminal PVC: اگر به ازای هر ضربان طبیعی یک PVC دیده شود.
Trigeminal PVC: اگر به ازای هر دو ضربان طبیعی، یک غیر طبیعی دیده شود.
درمان PVC یک بینظمی شایع میباشد. امروزه درمان دارویی به صورت روتین برای درمان PVC توصیه نمیشود. همانند سایر آریتمیها قدم اول شناسایی و حذف عوامل ایجاد کننده میباشد. در صورت زیاد بودن تعداد PVCها و یا ایجاد علایم بالینی، از بتابلاکرها یا داروهای ضد آریتمی مثل آمیودارون یا لیدوکایین استفاده میشود.
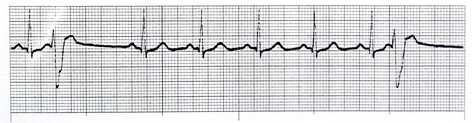
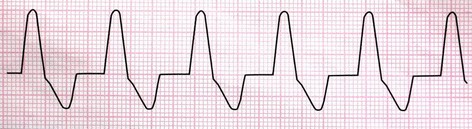
2- ریتم ایدیوونتریکولار (Idioventricular Rhythm) در صورت بروز اشکال در کانونهای ضربان سازی بالاتر، بطنها به عنوان آخرین سطح پشتیبانی شروع به ضربان سازی با سرعت ذاتی 40-20 بار در دقیقه میکنند.
خصوصیات الکتروکاردیوگرام
اگر ریتم بطنی با سرعت بین 100-40 ضربان در دقیقه مشاهده شود، ریتم را ریتم تسریع شدهی بطنی (accelerated idioventricular) میگویند.
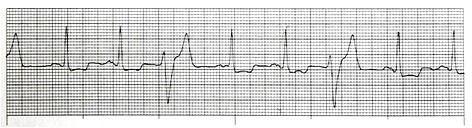
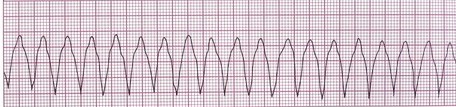
اگر ریتم بطنی با سرعت بین 250-100 بار در دقیقه دیده شود، ریتم مورد نظر را تاکیکاردی بطنی (Ventricular Tachycardia/ VT) مینامند.
سه یا بیشتر از سه PVC پشت سر هم را نیز یک run of VT مینامند. اگر VT کمتر از 30 ثانیه طول بکشد، آن را nonsustained VT و اگر بیشتر از 30 ثانیه طول بکشد sustained VT مینامند.
درمان IVR و AIVR: همانطور که گفته شد این ریتم آخرین راه نجات قلب از آسیستول میباشد، به همین خاطر برای درمان این ریتم از داروهای ضدآریتمی استفاده نمیشود. در عوض از آتروپین برای بالاتر بردن سرعت ضربان قلب و در مواردی نیز از پیسمیکر استفاده میشود.
VT: این ریتم ریتم خطرناکی است که سریعاً باعث افت برون ده قلبی و کلاپس عروقی خواهد شد و نیازمند اقدامات فوری است. اگر بیمار از نظر همودینامیکی اختلالی نداشته و هوشیار باشد، از درمانهای دارویی ضدآریتمی مثل آمیودارون و لیدوکایین استفاده میشود. اگر پالسهای محیطی بیمار هنوز قابل لمس باشند، اما بیمار از نظر همودینامیکی دچار اختلال شده باشد، از شوک الکتریکی سینکورونیزه استفاده میشود. در نهایت اگر نبض بیمار قابل لمس نباشد، سریعاً از شوک الکتریکی به شکل غیر سینکورونیزه (asynchronized DC shock/ defibrillation) استفاده خواهد شد.
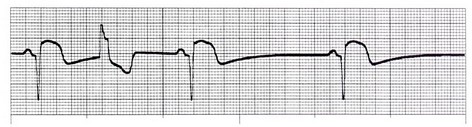
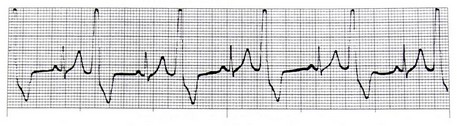
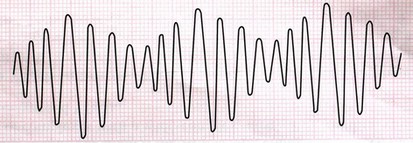
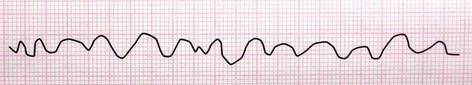
5- تورسادس دی پوینت (Torsades de Point) این لغت، واژهای فرانسوی و به معنای گردش دور یک نقطه میباشد. این ریتم نوعی ریتم گذرا و خطرناک است که سریعاً به فیبریلاسیون بطنی تبدیل میشود. شکل این ریتم خاص و با یک نگاه قابل تشخیص است.
خصوصیات الکتروکاردیوگرام
درمان · اصلاح اختلالات الکترولیتی · قطع مصرف داروهای طولانی کننده فاصله QT · داروهایی مثل فنیتوئین، لیدوکائین و منیزیوم · شوک الکتریکی
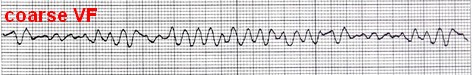
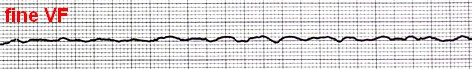
6- فیبریلاسیون بطنی (Ventricular Fibrillation) در این ریتم سلولهای بطنی یک سری ارتعاشاتی را از خود نشان میدهند که هیچکدام منجر به یک انقباض کامل در عضله قلب نمیشود. در نتیجه روی ECG هیچکدام از اجزای الکتروکاردیوگرام دیده نمیشود و در عوض امواج سازمان نیافتهای مشاهده میگردد.
همانند AF دو نوع است: fine و coarse.
درمان این ریتم سریعاً باید با DC shock به صورت غیر سینکورونیزه درمان شود. هرگونه تعلل در این کار سبب مرگ بیمار خواهد شد.
|
|
|
|
|
haghgoum@sums.ac.ir |